Ксерофтальмией в офтальмологии называют известный многим не понаслышке синдром сухого глаза. Особым признаком заболевания является дефицит увлажнения роговичной поверхности и конъюнктивы. Это происходит из-за недостатка слезной жидкости, ухудшения ее качества, утраты стабильности слезной пленки. Среди специфических симптомов синдрома сухого глаза выделяют ощущение песка в глазах, резь и жжение, светобоязнь, непереносимость сухого жаркого воздуха, быстрое утомление зрения, слезотечение.
В качестве диагностики данного заболевания назначается полное офтальмологическое обследование. Как правило, оно включает: проведение биомикроскопии, выполнение флюоресцеиновой пробы, а также специфических тестов Ширмера и Норна. В качестве дополнительных исследований рекомендована микроскопия прероговичной пленки и осмометрия. Среди лабораторных исследований, информативными бывают: кристаллография слезной жидкости, мазок с конъюнктивы. Синдром сухого глаза лечится в соответствии со степенью выраженности патологического процесса. К консервативным методам, при этом относят применение увлажняющих глаз препаратов искусственной слезы. В тяжелых случаях может назначаться хирургическая помощь: кератопластика, тарзорафия (ушивание век), обтурация (блокирование) слезоотводящих путей, трансплантации в глаз слюнных желез.
О патологии
Выявление синдрома сухого глаза происходит в офтальмологии весьма часто. Для патологии характерен дефицит увлажнения глазной поверхности (роговицы и конъюнктивы), что становится причиной возникновения признаков ксероза. Подобное состояние присуще практически 18% населения, причем на женщин приходится больше половины случаев. С приближением старости, частота заболеваемости возрастает в разы. Так в возрастной группе до 50 лет, этот показатель составляет 12%, а после 50 лет – почти 70%.
Многие знают, что в норме на поверхности глаза есть тонкая (примерно 10 мкм) однородная слезная пленка, включающая 3 слоя. Наружный ее слой – маслянистый секрет из липидов, продуцируемый мейбомиевыми железами. Он задерживает процесс испарения слезной пленки, а также облегчает скольжение верхнего века при моргании по поверхности глаза. Следующий слой – водный. Растворенные в нем органические соединения и электролиты обеспечивают роговичную поверхность кислородом и необходимыми питательными соединениями. Кроме того, в его задачу входит вымывание с глазной поверхности посторонних тел и создание местной иммунной защиты. Самый внутренний слой слезной пленки – муциновый, который является специфическим секретом эпителиальных и бокаловидных клеток. При его непосредственном контакте с роговичной поверхностью, последняя выравнивается и сглаживается для лучшего контакта со слезной пленкой.
В стабильной и однородной слезной пленке примерно каждые 10 секунд возникает разрыв, устранить который призван акт моргания. При моргании слезная пленка обновляется и восстановлением ее целостности и стабильности. То есть, синдром сухого глаза возникает при утере слезной пленкой нормальной стабильности, когда разрывы ее становятся слишком частыми, из-за чего поверхности роговицы и конъюнктивы пересыхают.
Причины возникновения ССГ
Главная причина синдрома сухого глаза – уменьшение объема слезной пленки и ухудшения качества уж имеющейся. Вместе с тем, фактором приводящим к развитию патологии называют слишком быстрое испарение прекорнеальной пленки, из-за уменьшается ее объем и период стабильности.
Среди факторов риска возникновения синдрома сухости глаз, офтальмологи называют системные заболевания и синдромы, приводящие к уменьшению продукции слезы. Это аутоиммунные патологии (синдром Шегрена), болезни ретикулоэндотелиальной и гемопоэтической систем (злокачественная лимфома, синдром Фелти), дисфункции эндокринной системы (климакс, эндокринная офтальмопатия) некоторые заболевания почек, голодание, инфекционные процессы, проблемы с кожей (пузырчатка), состояние беременности.
Из офтальмологических патологий, провоцирующих развитие синдрома сухого глаза стоит выделить: дисфункцию слезных желез, хронический конъюнктивит, нейропаралитический кератит, рубцы на роговице или конъюнктиве, лагофтальм. Кроме того, синдром сухого глаза может быть осложнением оперативных вмешательств на глазах, которые приводят к дестабилизации слезной пленки: радиальная кератотомия, эксимерлазерная коррекция зрения, пластика конъюнктивы, кератопластика, хирургическое лечение птоза.
Вместе с тем, факторами способствующими возникновению заболевания может выступать неблагоприятное влияние окружающей среды – пересушенный кондиционированный воздух, напряженная длительная работа на ПК, неправильный подбор контактных линз и нарушения режима их ношения, неблагополучная экологическая ситуация.
К уменьшению слезопродукции также может приводить длительное применение определенных медикаментозных средств: глазных капель с бета-адреноблокаторами, местные и системные холинолитики, анестетики, гормональные контрацептивы, гипотензивные препараты.
Синдром сухого глаза опосредованно связан с дефицитом в организме витаминов, редким морганием, возрастом (старше 50 лет). Частота морганий, при этом, может стать меньше из-за ухудшения чувствительности роговицы, вызванного причинами органического или функционального характера.
Типы и виды заболевания
Специалисты Глазной клиники на Курзенкова придерживаются отечественной классификации синдрома сухого глаза, которая подразделяет заболевание по патогенезу. Согласно ей, принято выделять:
- состояние, возникшее из-за снижения объема продукции слезной жидкости;
- ускорения испарения слезной пленки;
- комбинированного их воздействия.
По этиологии заболевание бывает:
- синдромальным
- симптоматическим
- артефициальным
Среди клинических форм синдрома сухого глаза отмечаю: рецидивирующую микро- и макроэрозиями конъюнктивы и роговицы; нитчатым кератитом или сухим кератоконъюнктивитом.
По разнице в течение заболевания, его определяют как легкое, средней тяжести, тяжелое и особо тяжелое.
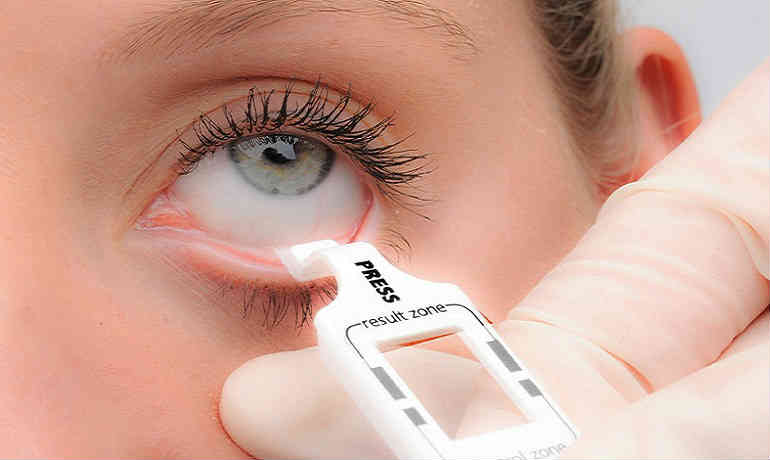
Симптомы и признаки
Симптомокомплекс синдрома сухого глаза напрямую связан с тяжестью текущего процесса. К его субъективным признакам можно отнести: ощущение соринки или песка под конъюнктивой, резь и жжение глаз сопровождающееся его покраснением; плохую переносимость яркого света, частое слезотечение, быстрое утомление глаз; расплывчатость зрения, боль при закапывании капель.
Обычно, эти симптомы особенно выражены вечером либо под воздействием негативных внешних факторов: в сухом кондиционированном воздухе, на холоде или при ветре, после напряженной длительной работы зрения.
К объективным признакам заболевания относят различные по выраженности изменения конъюнктивы и роговицы ксеротического типа – роговично-конъюнктивальный ксероз. Если его течение не отягощено, имеет место компенсаторное увеличение слезопродукции (гиперлакримия), высота нижнего слезного мениска увеличивается. Средней тяжести ксероз сопровождается исчезновением рефлекторно возникающих слезотечений, слезные мениски очень невелики или отсутствуют совсем, возникает сухость глаз. Отекшая конъюнктива наползает на свободный край нижнего века таким образом, что происходит смещение ее и прилипшего века при акте моргания. В случае тяжелого роговично-конъюнктивального ксероза, его проявлениями могут стать: сухой кератоконъюнктивит, нитчатый кератит и рецидивирующая эрозия роговицы, которые выявляются на фоне симптоматики синдрома сухого глаза.
Сухой кератоконъюнктивит, как правило сопровождают выраженные воспалительно-дегенеративные процессы конъюнктивы и роговицы, появляющиеся: шероховатостью и тусклостью роговичной поверхности, возникновением субэпителиальных помутнений, появлением на поверхности эпителизированных и неэпителизированных блюдцеобразных углублений, небольшим покраснением и отеком конъюнктивы, без обычного ее блеска, заметным слипанием конъюнктивальной поверхности с глазным яблоком.
Для нитчатого кератита характерны множественные эпителиальные разрастания на роговице, невыраженный роговичный синдром, отсутствие воспаления конъюнктивы. При рецидивирующей эрозии роговицы, на ее поверхности периодически возникают микродефекты эпителия, которые способны сохраняться 3-5 суток или более. Они вызывают длительный дискомфорт, который не проходит даже после их заживления.
Особо тяжелый роговично-конъюнктивальный ксероз, обычно сопровождается невозможностью сомкнуть глаз (полной или частичной). Начинающийся из-за выраженной недостаточности витамина А, синдром сухого глаза сопровождается кератинизацией конъюнктивы, а также чешуйчатой метаплазией эпителия.
Заболевание часто протекает на фоне блефарита и может приводить к тяжелым, иногда необратимым изменениям ксеротической природы, включая и перфорации (мелкие разрывы) роговицы.
Диагностика ССГ
В Глазной клинике на Курзенкова, диагностическое обследование пациента с возможным синдромом сухого глаза, начинают со сбора анамнеза и его оценки на фоне клинических проявлений заболевания, для выявления патогномоничных, а также косвенной симптоматики роговично-конъюнктивального ксероза.
Необходимыми диагностическими исследованиями при этом становятся: общий осмотр глаз, определение состояние кожи век, возможность и достаточность их смыкания, исследование частоты и характера моргания.
В ходе биомикроскопии проводится анализ состояния слезной пленки, исследуется конъюнктива и роговица, определяется высота слезных менисков.
Подтверждение диагноза невозможно без флюоресцеиновой пробы, которая требует внесения в глаз окрашивающего раствора. С ее помощью определяется временной между разрывами слезной пленки, выявляются сухие очаги – зоны роговицы, где нет эпителия. Посредством специфических проб рассчитывается скорость секреции слезы (тест Ширмера), выявляется суммарная слезопродукция, определяется качество слезной пленки и скорость ее испарения (проба Норна). Прочность слезной пленки оценивают выполняя тиаскопическое неинвазивное исследование с инспекцией прероговичной пленки в поляризованном свете. Также проводят измерение толщины липидного слоя.
Данное заболевание также требует лабораторных исследований, которые включают анализы на кристаллографию слезной жидкости и ее осмолярность, цитологию мазка с конъюнктивы. Если анамнез отражено наличие у пациента системных и эндокринных патологий, он направляется на прием к соответствующим специалистам.

Лечение синдрома сухого глаза
В Глазной клинике на Кузенкова при лечении синдрома сухого глаза офтальмологи ориентируются на устранение этиологических причин ксероза и обеспечение необходимого увлажнения глазной поверхности. Затем проводят мероприятия по повышению стабильности слезной пленки и устранению негативных изменений конъюнктивы и роговицы. Проводят профилактику возможных осложнений.
Данное заболевание требует регулярного применения препаратов искусственной слезы, поэтому пациентам рекомендуются капли и гели для глаз, содержащие карбомер и декспантенол, которые эффективно восстанавливают и стабилизируют слезную пленку. В случае легкого течения заболевания, обычно бывает достаточно глазных капель низкой вязкости, при тяжелом синдроме сухости глаз и средней тяжести, назначаются препараты средней и высокой вязкости в форме гелей. Если случай ксероза особенно тяжел, требуются средства с низкой вязкостью не включающие консервантов.
Инстилляции капель противовоспалительного действия, как и иммунотропных средств, также показаны при синдроме сухого глаза. В случае, если у пациента выявлены признаки дегенеративных ксеротических изменений, могут быть назначены метаболические и антигистаминные препараты, стабилизаторы мембран тучных клеток, стабилизаторы лизосомальных мембран макрофагов.
В отсутствии должного эффекта от применения методов консервативной терапии синдрома сухого глаза, в Центре коррекции зрения может быть проведено хирургическое его лечение.
Показанием для хирургического вмешательства в этом случае является необходимость ограничения испарения или оттока из конъюнктивальной полости естественной или искусственной слезы, либо увеличение притока слезной жидкости. Кроме того, операция выполняется для устранения осложнений заболевания – перфорации роговицы либо ксеротической язвы.
Слезоотводящие пути глаза могут быть блокированы следующими способами:
- Обтурация слезных точек (применяются специальные рассасывающиеся и не рассасывающиеся пробочки);
- Пластика слезных точек (закрытие их конъюнктивальным или кожным лоскутом);
- Диатермокоагуляция или лазеркоагуляция.
- Хирургическая окклюзия (зашивание).
Перекрытие слезного канальца (обтурация) специальными миниатюрными пробками, а также покрытие слезной точки лоскутом конъюнктивы более целесообразно, так как данные способы малоинвазивны, эффективны, не сопровождаются необратимыми изменениями.
В случае возникающих при выраженном ксерозе кератомаляции или язвы роговицы, когда медикаментозная терапия и перекрытие слезоотводящих путей не обнаруживают должного эффекта, выполняют операцию кератопластики. Если причиной синдрома сухого глаза становится широкая глазная щель, неполное смыкание век и редкое моргание, пациентам рекомендуется проведение латеральной тарзорафии.
Новейший метод лечения данного заболевания – трансплантация в конъюнктивальную полость слюнных желез, находящихся в полости рта, а также имплантация в мягкие ткани дакриорезервуаров с выведением трубочек в конъюнктивальную полость.
Прогноз и профилактика
Своевременное полноценное лечение синдрома сухого глаза требуется даже при самом легком течении заболевания. В противном случае существует высокий риск возникновения серьезных патологий конъюнктивы и роговицы, которые могут стать угрозой для зрения.
Профилактикой синдрома сухого глаза является устранение воздействия на глаза неблагоприятных факторов или уменьшение их агрессивного влияния. Кроме того, необходимо проведение профилактической терапии патологии органа зрения и системных заболеваний организма. Также стоит, рационально питаться, употреблять достаточное количество жидкости, не забывать моргать при зрительной работе, особенно за компьютером.
Стоимость лечения ССГ в Наро-Фоминске
Цены на лечение синдрома сухого глаза в нашей клинике определяются, исходя из индивидуального состояния глаз пациента и выбранной тактики лечения. С расценками Вы можете ознакомиться в разделе ЦЕНЫ.




